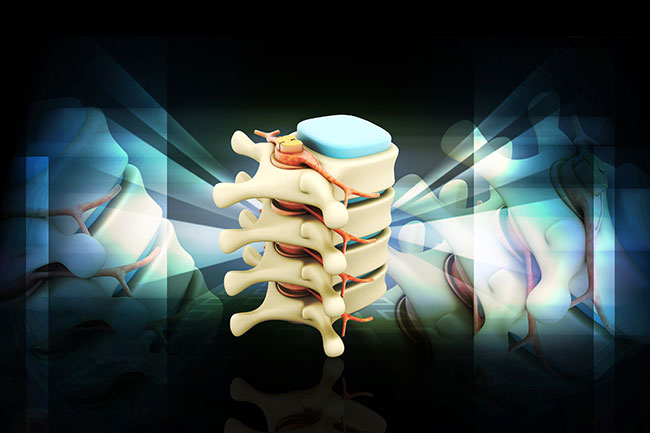
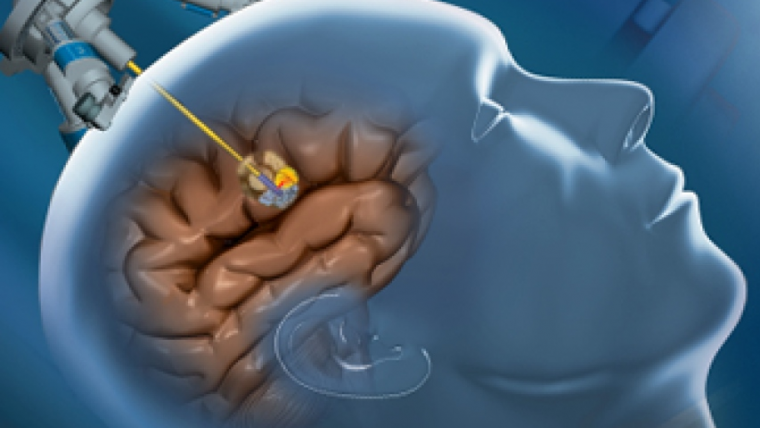
Что такое боковой поясничный межтеловой спондилодез
Боковой поясничный межтеловый спондилодез (Extreme Lateral Interbody Fusion (XLIF)) — это недавно появившаяся инновационная хирургическая техника поясничного спондилодеза, которая позволяет получить доступ к позвоночнику боковым путем в самой внешней части живота. Этот метод позволяет выполнять маневры на дисках и позвонках позвоночника, избегая травм нервов и мышц.
С момента своего появления эта техника широко использовалась в Соединенных Штатах и постепенно пришла в Европу. Специалисты института нейрохирургии Клавель были пионерами в применении данной технике на практике, а доктор Франческо Каяццо/ Dr. Francesco Caiazzo стал первым хирургом в Испании, который в 2014 году применил ее с системой XLIF® Nuvasive.
Хирургическое вмешательство состоит из чреспищеводного забрюшинного доступа, который обеспечивает прямой доступ к межпозвоночному диску с переднебокового обзора, позволяя производить, практически, полную его замену и коррекцию сагиттальной плоскости. Данный метод позволяет воздействовать на весь поясничный отдел позвоночника до 5-го поясничного позвонка (L5, кроме пояснично-крестцового перехода L5-S1) и грудного отдела позвоночника до 4-го грудного позвонка (T4).
В КАКИХ СЛУЧАЯХ ПРИМЕНЯЕТСЯ БОКОВОЙ ПОДХОД (XLIF)
Этот метод используется для выполнения межпозвоночного артродеза или спондилодеза и, в основном, используется для лечения дегенеративных патологий поясничного отдела позвоночника, таких как:
- Дегенеративная болезнь диска (DDD)
- Стеноз позвоночного канала и фораминалов
- Спондилолистез (смещение позвонков) как дегенеративного характера, так и другие (травматический, врожденный, приобретенный и др.)
- Хирургическая ревизия неудачных операций, произведенных ранее
- Патология смежного сегмента
- Деформации: дегенеративный сколиоз взрослых, синдром неудачной операции на позвоночнике (Failed back surgery syndrome – FBSS) и нарушения сагиттального баланса
Когда сегменты позвоночника, пораженные патологией, находятся между 4-м грудным позвонком (T4) и 5-м поясничным позвонком (L5), за исключением пространства L5-S1, этот доступ используется для выполнения артродеза грудных сегментов до T4 и для лечения грыжи межпозвоночных дисков грудного отдела позвоночника, а также перелома позвонков грудного и поясничного отделов позвоночника.
В ЧЕМ СОСТОИТ ХИРУРГИЧЕСКОЕ ВМЕШАТЕЛЬСТВО
Техника вмешательства состоит из 2-х частей: доступа – и артродеза.
Доступ
Пациент находится в вытянутом боковом положении, делается боковой разрез брюшной полости, обычно горизонтальный, для доступа к мускулатуре брюшной стенки. Затем мышечные волокна отделяют (не перерезая их) на наружную косую, внутреннюю косую и поперечную мышцы живота. После прохождения поперечной мышцы живота осуществляется доступ к забрюшинному пространству, где определяется поясничная мышца. Используя специальные инструменты, хирурги проходят через эту мышцу, выполняют нейрофизиологическое картирование, которое позволяет идентифицировать нервы внутри мышцы, чтобы не повредить их. Затем помещается разделитель, обеспечивающий доступ к межпозвоночному диску.
Артродез
Выполняется резекция пораженного межпозвоночного диска, обычно через этот доступ обрабатывают верхние поясничные сегменты позвоночника до L4-L5, за исключением пространства L5-S1. После полного удаления диска замыкающие пластинки позвонков очищаются в местах удаления хряща, для того чтобы материал для артродеза легче контактировал и срастался с костью позвонка. Как только дисковое пространство подготовлено, устанавливается межтеловая клетка, также называемая кейдж/ cage (которая изготавливается из различных материалов, таких как титан, пористый титан или полиэфиркетон PEEK, PEEK с титановым покрытием, нанометален и т. д.).
Эти материалы обладают характеристиками, улучшающими сращение, то есть они направляют формирование костной мозоли между двумя позвонками. Обычно для облегчения образования костной мозоли эти «клетки» заполняются материалами различного происхождения, называемыми заменителем кости. Это биологические материалы, которые, помимо проведения, направления и образования костной мозоли, вызывают и генерируют образование кости. После выполнения спондилодеза операция обычно завершается установкой задних винтов, которые имплантируются чрескожным миниинвазивным способом для обеспечения большей стабильности спондилодезу, выполненному ранее на диске.
ПРЕИМУЩЕСТВА БОКОВОГО ПОДХОДА (XLIF)
Миниинвазивный подход
Минимальная агрессия к функциональным структурам благодаря чрескожному миниинвазивному подходу.
Восстановление
Меньше боли и более быстрое выздоровление: хирургический доступ осуществляется через забрюшинный доступ, без перерезания мышц и без агрессии к костной ткани пациента.
Сокращение пребывания в больнице
При отсутствии осложнений кровопотери минимальны по сравнению с классическим задним доступом.
Лучшие результаты
Устанавливаемые межтеловые клетки/кейджи больше и шире, чем любые другие, поэтому они обеспечивают бикортикальную поддержку и занимают большую поверхность контакта между соседними позвонками. Это означает, что они предлагают гораздо более мощную биомеханическую поддержку, чем любой другой протез, и, прежде всего, лучшие результаты сращения и стабильности по сравнению с подходами PLIF (задний межтеловой спондилодез поясничного отдела позвоночника) и TLIF (трансфораминальный межтеловой спондилодез поясничного отдела позвоночника), которые представляют собой способ стабилизации диска через задний доступ. Это улучшает стабильность позвоночника пациента.

TLIF PLIF XLIF
(photo source: Nuvasive)
ВОЗВРАЩЕНИЕ К ОБЫЧНОМУ ОБРАЗУ ЖИЗНИ
Гораздо быстрее происходит возвращение пациента к нормальной деятельности. Контактная поверхность между позвонками намного больше в клетке, введенной сбоку, чем в клетке, введенной при любом другом подходе. На рисунках видно, что для создания хорошей среды слияния двух позвонков и обеспечения возможности их слияния друг с другом межтеловые клетки/кейджи должны покрывать не менее 30% поверхности позвонка (так называемая позвоночная пластинка).
Протезы, вводимые через боковой доступ XLIF, иногда покрывают более 50% пригодной для использования поверхности сращения между двумя позвонками. При дополнении задними винтами межтеловой спондилодез представляет более высокий процент спондилодеза по сравнению со всеми другими методами, будь то через передний или задний доступ.
САГИТТАЛЬНЫЙ БАЛАНС
Поддерживает сагиттальный баланс пациента: система XLIF® предлагает кейджи с разным углом и лордозом (0, 10, 20, 30 градусов). Научно доказано, что установка гиперлордотических межтеловых кейджей с использованием техники ACR (Anterior Column Realignment) позволяет эффективней и легче исправить деформации и сохранить сагиттальный баланс пациента, в отличие от сложных операций остеотомии позвоночника, которые требуют длительного хирургического вмешательства, сопровождаются высокой кровопотерей, имеют высокий уровень осложнений и повторной госпитализации.
ЧАСТОТА ОСЛОЖНЕНИЙ
Частота осложнений очень низка: используемая методика и опыт хирургов соответствующей специализации позволяют излечивать множественные патологии.
НЕПРЯМАЯ ДЕКОМПРЕССИЯ
Во многих случаях данная техника позволяет проводить непрямую декомпрессию центрального позвоночного канала и позвоночных отверстий. Это позволяет избежать прямой декомпрессии, которая выполняется посредством повреждения и декомпрессии задней мускулатуры и резекции задних костных элементов пациента.
ВОССТАНОВЛЕНИЕ И РЕАБИЛИТАЦИЯ ПОСЛЕ ПОЯСНИЧНОГО МЕЖТЕЛОВОГО СПОНДИЛОДЕЗА
После операции пациента переводят в палату, и на следующий день он начинает двигаться и ходить. Делается контрольный рентген EOS, и на четвертый день после операции пациента обычно выписывают.
Через 7-10 дней после операции назначается контрольная встреча с медперсоналом Института нейрохирургии Клавель для оценки состояния швов. Пациенту может потребоваться носить эластичный бандаж в течение первых нескольких недель.
Через 4-6 недель после операции назначается контрольный визит к нейрохирургу. Далее через 3, 6, 9 и 12 месяцев проводятся ревизии, в ходе которых делаются контрольные рентгеновские снимки для проверки состояния сращения.
В зависимости от клинического развития через 3-6 месяцев пациент может постепенно вернуться к нормальной деятельности и выполнять определенные физические упражнения (эллиптический тренажер, велотренажер, бассейн, беговая дорожка без бега, кардиоупражнения, растяжка, пилатес и йога.) под наблюдением и руководством физиотерапевтов.
РИСКИ ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА
Риски и возможные осложнения могут быть связаны с самим доступом или артродезом.
Касательно доступа могут возникнуть классические осложнения, как и при любой операции:
Кровоизлияние
Гематома
Поверхностная и / или глубокая инфекция
В частности, во время этой операции возможна травма мышц брюшной стенки, которая может вызвать появление выпуклости на брюшной стенке. При прохождении через поясничную мышцу можно проверить слабость этой мышцы, которая вызывает дискомфорт в виде боли и / или покалывания при сгибании бедра. Как правило, эти жалобы носят временный характер (<4 недель) и исчезают самопроизвольно или с помощью лекарств.
В редких случаях, менее чем в 1%, можно проверить повреждения поясничного нервного сплетения, вызывающего нарушение нервов, ослабляющее силу ног. Крайне редко (<1%) возникают травмы органов или сосудов брюшной полости (вен и / или артерий).
Касательно артродеза может произойти следующее:
Нарушение межпозвонкового спондилодеза (псевдоартроз), который приводит к повторному появлению боли, как и до операции <5%
Мобилизация и / или проседание клетки внутри позвонка <5%
Перелом замыкательной пластинки <1%
В случае проявления любого из этих обстоятельств может потребоваться новое хирургическое вмешательство. В результате восстановления высоты диска после установки имплантата, может возникнуть радикулопатия в послеоперационном периоде (<5%), которая обычно носит временный характер и может потребовать краткосрочного медицинского лечения для ее контроля.